
呼吸器外科
特色
胸部全般、すなわち肺、縦隔、胸壁、横隔膜などの疾患の治療を行っています。具体的には肺癌などの悪性疾患から、気胸・膿胸などの良性疾患まで幅広く取り扱っております。
本邦の部位別がん死亡数で肺癌は男性1位、女性2位を占めます。CT検診の普及などの要因で早期発見されることが以前よりも増え、手術のみで完治される方も多くおられます。一方で、外科手術単独では不十分で、呼吸器内科、放射線診断科、放射線治療科などとの連携を必要とすることもあります。当院は日々の診療においても診療科の垣根を越えて気軽に意見交換ができる体制にあり、診断の段階から関連各診療科と検討会を持ち、診断方法、診断結果ならびに治療方針を討議し、肺癌診療ガイドラインに準拠しつつも個々の症例に応じた最善の治療を決定します。
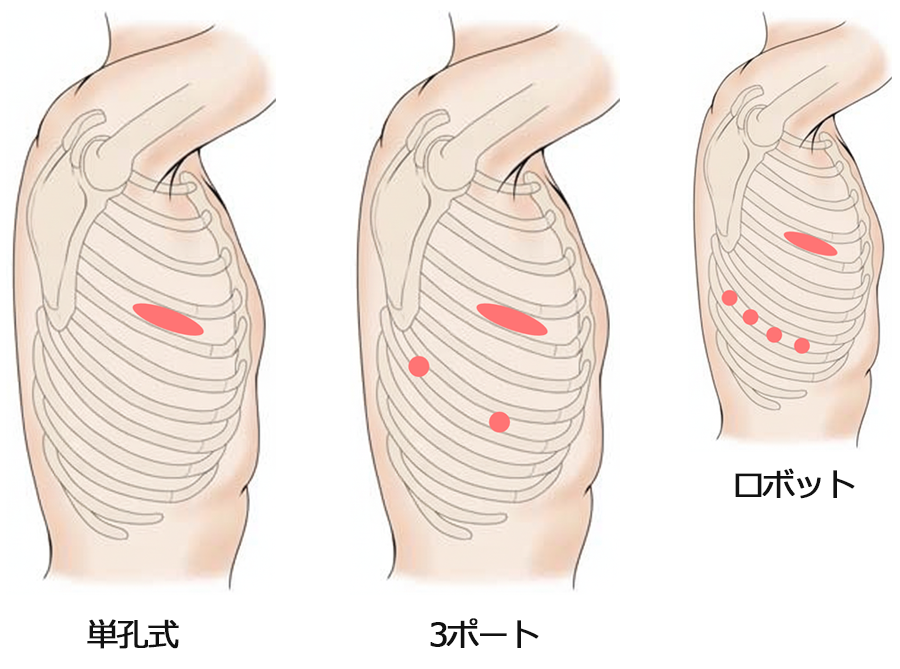
2011年以降は3つの傷で実施する胸腔鏡手術を基本としており、一部の進行癌を除くほぼ全例を胸腔鏡下に実施しています。
2022年からは新たに「単孔式胸腔鏡下手術」を導入しております。3cmほどの傷1つのみで手術を実施する方法で、スペイン人医師Diego Gonzalez Rivas氏が2011年に第1例を報告後、アジア圏を中心に世界的に普及してきている手術方法です。日本ではロボット手術が盛んですが、胸部領域においては傷が増えてしまい(通常5つ)、手術時間も長くなるため、当院では単孔式こそ、より低侵襲な手術方法であると考え採用しております。気胸などの良性疾患はもちろんのこと、肺癌も単孔式で切除可能です。
関連治療施設/装置
- ICU
- 64列マルチスライスCT、3.0テスラMRI、RI診断装置、Nd-YAGレーザー装置、超音波電気メス、胸 腔鏡システム、気管支鏡システム、人工心肺装置、補助体外循環装置、ライナック治療装置
治療実績 診療実績
原発性肺がん
- 年間手術数:47例(2025年)完全胸腔鏡下手術率100%、単孔式 22例
-
治療法
肺癌にはいくつかの組織型があり、小細胞癌、非小細胞癌に大別されます。外科が扱うのは主には後者の非小細胞癌で、この中には腺癌、扁平上皮癌といった肺癌の大多数を占める組織型が含まれます。
肺癌は臨床病期により治療法が異なります。StageIまたはIIの肺癌に対しては完全鏡視下手術による肺葉切除を標準手術としています。解剖学的に、右肺は上葉・中葉・下葉の3肺葉、左は上葉・下葉の2肺葉に分かれており、癌が位置する肺葉ごと切除し、周囲のリンパ節を併せて郭清するのが再発率が最も低い手術方法とされています。
ただし、当科では20年以上前から早期癌に対しては「縮小手術(区域切除)」を実施して参りました。20mm以下のスリガラス影主体の肺癌は、腫瘍の存在位置にもよりますが、肺葉ごと切除せずとも生存率を損ないません。これについては当院を含めた神戸大学呼吸器外科グループが以前から提唱しておりましたが、近年、本邦において大規模な臨床試験が実施され、縮小手術の有用性が改めて示されました。これを受けて2024年版以後の肺癌診療ガイドラインでは早期癌に対しては縮小手術が推奨されています。前述の単孔式手術と併せて実施することで、傷が小さく、肺切除量も少ない、現時点での「究極的な低侵襲手術」となります。
一方で、stageIA3以上の肺癌に対しては、手術に加えて再発を抑えるための術後補助化学療法が推奨されます。切除した肺癌標本を調べることで、効果的な化学療法薬を予測することが可能な時代になりました。この検査結果に準じて薬剤を決定します。
StageIIIの肺癌については、化学療法(+放射線療法)が主体となりますが、癌の状態によっては手術を組み合わせることで長期的な生存が望めます。手術適応については呼吸器内科と協議して方針を決定致します。
StageIVの肺癌は残念ながら手術によって完治することはありませんので、原則的には当科ではなく、呼吸器内科で化学療法(+放射線療法)を実施致します。
胃癌や大腸癌など、内視鏡で腫瘍そのものを目視できる癌と異なり、大部分の肺癌は気管支鏡を実施しても目視はできずレントゲン透視を頼りに腫瘍細胞を採取して診断します。(CTガイド下生検という方法もあります)そのため正診率が消化管に比べると劣り、術前に確定診断が得られないことがあります。
画像検査で肺癌を強く疑う場合は、「術中迅速診断法」を用いて診断と治療を兼ねた手術を行うことが可能です。術中に針細胞診を行ったり、腫瘍部分だけ切除して組織診を行ったりします。触診で場所を同定できないような、1cm未満の腫瘍に対しては「術前CTガイド下マーキング法」を用いて腫瘍周囲に色素を打ち込み、切除し損ねることがないように工夫します。 -
治療成績
2017年-2023年の5年生存率
(肺癌取扱い規約第8版準拠)0期 94.3% Ⅰa1期 95.2% Ⅰa2期 84.9% Ⅰa3期 87.4% ⅠB期 95.2% ⅡA期 70.0% ⅡB期 69.9% ⅢA期 79.1% ⅢB期 対象患者が少ないため算出なし ⅢC期 Ⅳa期 Ⅳb期 肺癌取扱い規約の改定(2017年1月)による変更後のステージ分類で抽出
他病死を含む
気胸
- 年間手術数:16例(自然気胸11例、続発性気胸5例)(2025年)
-
治療法:気胸は自然気胸と、続発性気胸に大別されます。前者は思春期~20代の痩せ型男性に多い、生まれつきの体質によって発症するものです。後者は、何らかの基礎疾患や外傷などの発生要因がある気胸です。肺気腫や間質性肺炎などの慢性肺疾患に合併することが大半です。ブラと呼ばれる風船状に変性した肺に穴が開き空気が漏れて肺がしぼみます。
自然気胸の場合は、①再発を繰り返す場合 ②(初発であっても)空気漏れが止まらない場合、③再発が予想される巨大なブラを認める場合、のいずれかに該当する場合に手術をお勧めしています。
続発性気胸、とりわけ慢性肺疾患に合併するものは、空気漏れが止まらない場合のみに手術をお勧めしています。
いずれも原則として単孔式胸腔鏡下手術を行います。胸腔内癒着等の複雑症例に対しては傷を拡大したり、ポート孔を追加することもあります。 - 治療成績:若年者の気胸では手術死亡、在院死亡、重大な合併症は認めていません。肺気腫や間質性肺炎などの慢性肺疾患に合併して発症した高齢者気胸では、手術を契機に基礎疾患が悪化し命に関わることがあり得ます。呼吸器内科と共同して、病勢コントロールに努めます。
縦隔腫瘍
- 年間手術数:7例(胸腺腫4例、良性腫瘍3例)(2025年)
- 治療法:縦隔腫瘍には胸腺腫、胸腺癌などの悪性腫瘍と、神経鞘腫などの良性腫瘍がありますが、いずれも胸腔鏡手術を基本としています。悪性腫瘍の場合、周囲の重要臓器(心臓、大動脈等)への浸潤が疑われる際には胸骨正中切開での開胸手術を行います。
- 治療成績:手術および在院死亡はありません。悪性腫瘍では再発する場合がありますので、肺癌と同様に密なフォローアップを行います。再発した場合は、手術・化学療法・放射線の3つの治療方法を組み合わせて治療していきます。
転移性肺腫瘍
- 年間手術数:9例(2025年)
- 治療法:転移性肺腫瘍では、原発性肺癌と異なり、縮小手術が基本となります。肺の表面に近い部位であれば部分切除を行い肺機能温存に務めます。しかし場所や大きさによっては区域切除や、さらには肺葉切除が必要となる場合もあります。
- 治療成績:転移性肺腫瘍の手術は、原発巣である他臓器癌の治療の一環として行います。そのため予後は臓器毎に異なります。手術そのもののリスクについては、部分切除であれば気胸の手術と同様にリスクはかなり低く、区域切除・肺葉切除となれば肺癌の手術とほぼ等しくなります。
膿胸
- 年間手術数:20例(2025年)
-
治療法:外側を肋骨、底面を横隔膜、内側を心臓などの縦隔で囲まれた空間を胸腔と呼び、その中に肺が存在しています。本来外界との交通のない無菌状態ですが、肺炎が重症化して肺の外へ炎症が波及したり、口腔内や腸内から血流に入った細菌が運ばれて感染を起こしたりすることがあります。胸腔内に膿が溜まるので膿胸と呼ばれます。
発症から2週間以内程度(遅くとも1ヶ月)の急性期であれば、可及的速やかに手術を行うことが最終的には治療期間が短縮され体への負担が少なくなると考えています。手術では胸腔内の膿を除去し大量の生理食塩水で洗浄し、併せて、炎症によって肺の表面に形成された膜を除去することで肺が再び膨らむことができるようにします。原則、胸腔鏡手術で実施します。
発症から時間が経過した慢性期の症例や、肺に穴が開き膿が流れ出てきている症例(有瘻性膿胸)では一期的な手術での完治は難しく、胸壁に拳大の窓を作りガーゼ交換できるようにする開窓術など長期に及ぶ治療が必要になります。 - 治療成績:急性期に手術を行えた方は術後1ヶ月以内で退院される方が多く、予後も良好です。慢性期、有瘻性膿胸については上述の通り原則長期化し、中には完治せず命に関わることもあります。
患者数(2024年度)
- 外来患者延数
- 3,015人
- 外来患者月平均
- 251人
- 入院患者延数
- 2,514人
- 入院患者月平均
- 210人
認定施設
- 日本胸部外科学会指定施設
- 日本呼吸器外科学会専門医認定施設
- 日本外科学会認定施設(外科)
スタッフ体制
研究内容
- 末梢型小型肺癌に対する拡大区域切除術の検討:多施設共同研究
- 肺癌術後化学療法に関する臨床試験:多施設共同研究
- 自然気胸術後再発に関する研究
- 胸壁悪性疾患に対する胸壁切除、再建術に関する検討
連携医療機関の先生方へ
どのような疾患でもとりあえず診断をつけ必要な治療を施すことを当科の基本方針としています。当然確定診断が得られた後には適切な科へ紹介していますので、困ったときには当科へ紹介していただければ誠心誠意対処いたします。
肺がん患者さまに対しても、外科医ではありますが抗がん剤治療も積極的に行っていますので、紹介していただければ呼吸器内科と相談しつつ治療していきます。手術適応があるかどうかは気にせず当科へのご紹介をよろしくお願いします。
なお、医療従事者向け会員登録サイト「m3.com」内にも当科紹介記事を掲載しています。
下記URLよりご参照ください。(※閲覧にはm3会員IDでのログインが必要になります)
https://renkei.m3.com/articles/424