乳腺外科
特色
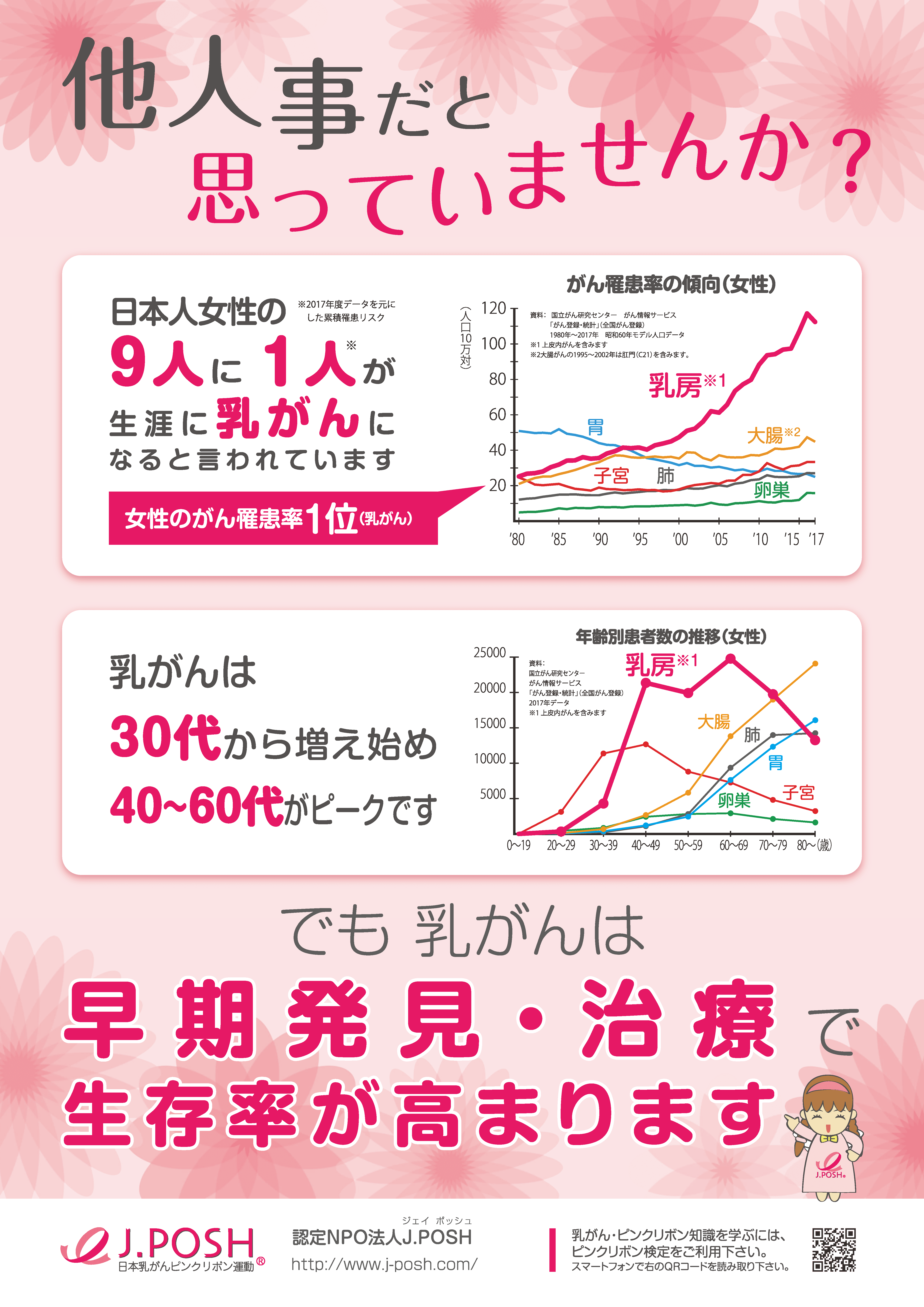
最近の報告では日本人の女性の9人に1人が一生のうちに乳がんにかかると言われます。
乳がんの罹患率(乳がんと診断される患者さまの割合)は1995年以降に女性の1位となってしまいました。しかし、死亡率では胃がん、大腸がん、肺がん、膵がんについで5位ですが、今後上昇していく可能性がないとは言い切れません。
(図 認定NPO法人J.POSH ポスターより引用 https://www.j-posh.com/activity/panel/)
対象疾患と診療内容
乳がん検診の方法
マンモグラフィー
乳房専用のレントゲン撮影です。乳房はやわらかい組織でできているため専用のX線撮影装置を使用します。乳がんをはじめ乳房にできる病変の発見に有用です。乳がんは石灰化を伴う場合があり、石灰化で発見されることがありますがマンモグラフィーは石灰化の描出に優れています。マンモグラフィーによるX線被爆量はわずかで危険性はほとんどないといわれていますが妊娠中の方、妊娠の可能性のある方は胎児への被爆を避けたほうが良いため、必ず申し出てください。また豊胸術後の方、心臓ペースメーカーを埋め込んでおられる方は検査を避けたほうがよいため必ず申し出てください。
診療技術部 放射線技術科 マンモグラフィー大阪市乳がん検診
- 大阪市乳がん検診(マンモグラフィ)について←(詳細はこちら)
- 大阪市乳がん検診(超音波検査)について←(詳細はこちら)
超音波検査(エコー)
超音波検査(エコー)は装置から発した超音波を臓器にあて音波の反射の様子を画像に表して検査します。超音波検査では石灰化は診断しにくいのですが、腫瘤(しこり)の発見に優れた方法で、数mm程度の小さな腫瘤を見つけることができる場合があります。放射線被爆を避けたい妊娠中の方、若年の方、マンモグラフィーの際の乳房圧迫に耐えられない方などにも適しています。
乳がん検診としてはマンモグラフィー、乳腺超音波検査(エコー)それぞれ長所・短所があり、できれば両方の検査を受けていただくことをお勧めしています。
精密検査の方法
乳がん検診で乳腺の腫瘤(しこり)が発見された場合や、しこりを主訴に外来を受診され、マンモグラフィー・エコーにて精密検査が必要と診断された場合は以下のような精密検査をおこないます。
- 穿刺吸引細胞診:乳房超音波で腫瘤を確認しながら、採血に使用する注射針で直接腫瘍を穿刺し、注射器で吸引、腫瘍の細胞を採取して病理検査(細胞診)を行います。
- 針生検:乳房超音波で腫瘤を確認しながら、局所麻酔下に生検針で直接腫瘍を穿刺し、組織を採取します。採取した組織を病理検査で診断します。
- 吸引式針生検:石灰化を主体とする病変や針生検より多くの組織を採取して確実に診断したい場合には、針生検より太い生検針を用いて吸引式針生検を行います。
乳がんは、図のように早期発見で高い10年生存率が報告されています(全国乳がん患者登録調査第29号)。定期的な乳がん検診をお勧めします。また、少しでも気になる症状がありましたら、乳腺外来を受診することをお勧めします。
(図 全国乳がん患者登録調査第29号 より作成)
当院では、乳がん検診を行う人間ドックによる検診と、精密検査・診断を専門とする乳腺外来を受診していただくことが可能です。
乳腺外来を受診ご希望の方は月曜日から金曜日の午前11時までに乳腺外科外来にお越しください(可能な限り予約をお勧めします)。かかりつけ医のある方は、かかりつけ医院様からの紹介状をご持参していただくことをお勧めします。
スタッフ紹介(乳腺専門医)
- 西村重彦
- 乳腺専門医(No.545)、日本乳がん学会指導医、評議員、検診マンモグラフィー読影資格
- 徳本真央
- 乳腺専門医(No.1521) 日本乳がん学会認定医、検診マンモグラフィー読影資格、検診超音波読影A資格
乳がん以外の腫瘍
-
線維腺腫
乳腺線維腺腫とは、比較的若年の女性に見られる、良性の腫瘍です。乳腺線維腺腫は、女性ホルモンと関連して発症することが指摘されています。そのため、女性ホルモンの分泌が盛んな思春期以降の女性にみられることが多いです。また、妊娠期間中にも女性ホルモンの分泌が多くなるため、乳腺線維腺腫のしこりが大きくなる傾向にあります。逆に閉経後にはホルモンの分泌が少なくなるため、これに呼応する形でしこりが小さくなる傾向があります。触診では腫瘍の表面が平滑で比較的よく動く腫瘤です。ほとんどの場合摘出手術を行う必要がなく経過観察を行いますが、大きな線維腺腫や増大傾向の著明な線維腺腫は手術を行うことがあります。
-
葉状腫瘍
葉状腫瘍は乳房にできる比較的まれな乳腺腫瘍のひとつです、発症は30歳代~50歳代にかけて多いといわれています。悪性度に関しては、良性、境界病変、悪性の3つに分類されますが触診や画像診断では線維腺腫と区別がつきにくい場合もあります。
腫瘍が大きくなるスピードが早く明らかに増大する場合は葉状腫瘍が疑われます。葉状腫瘍と診断された場合は、良性であっても増大し悪性化する可能性があるため手術が必要です。 -
乳管内乳頭腫
乳管内乳頭腫は乳管内にできる良性の上皮性腫瘍です。乳頭に近い乳管に発生することが多く、血性乳頭分泌の原因となることがあります。また、しこりとして触れる場合もあります。乳管内乳頭腫は乳がんの中でも乳管内で増殖する非浸潤癌との鑑別(区別)が難しいことがあり、手術が必要となる場合があります。
-
乳腺症
乳腺症とは女性ホルモンの影響で乳房に生じる痛み、しこり様変化、乳頭分泌などいろいろな症状を伴う乳房の変化で30歳代~50歳代に多くみとめられると言われています。病気ではなく生理的な変化と考えられています。
乳がんの治療
マンモグラフィー、乳房超音波検査(エコー)にて乳腺腫瘍を指摘され、針生検や吸引式針生検で乳がんと診断された場合、治療が必要となります。乳がんと診断された場合、乳がんの病期(ステージ)を診断し、ホルモン感受性、HER2過剰発現を検査し乳がんのタイプを診断します。
病期とサブタイプと考慮し、手術、放射線治療、化学療法、内分泌療法を組み合わせて治療を行います。
病期(ステージ)
腫瘍の大きさ、腋窩リンパ節転移(わきのしたのリンパ節転移)の有無、遠隔転移(骨、肺、肝臓、脳、リンパ節)の有無によって病期は0期、I期、Ⅱ期、Ⅲ期、Ⅳ期に分類されます。
| ステージ | ステージの内容 |
|---|---|
| 0期 | 乳がんが乳管内や小葉内にとどまっている非浸潤癌といわれるタイプ、乳頭に発症するパジェット病も0期に含まれます。 |
| Ⅰ期 | 腫瘍の大きさが2cm以下で腋窩リンパ節や他の臓器に転移していない。 |
| ⅡA期 | 腫瘍の大きさが2cm以下で腋窩リンパ節に転移がある。または腫瘍の大きさが2~5cmで腋窩リンパ節や他の臓器に転移していない。 |
| ⅡB期 | 腫瘍の大きさが2~5cmで腋窩リンパ節に転移がある。または腫瘍の大きさが5cmを超えるが腋窩リンパ節や他の臓器に転移していない。 |
| ⅢA期 | 腫瘍の大きさが5cm以上で腋窩リンパ節に転移がある。 |
| ⅢB期 | 腫瘍の大きさや腋窩リンパ節への転移にかかわらず皮膚に乳がんが入り込んだり(浸潤)、皮膚がむくんだり(浮腫)した状態。炎症性乳がんもこの病期に含まれる。 |
| ⅢC期 | 腫瘍の大きさにかかわらず腋窩リンパ節と胸骨の内側のリンパ節に転移がある、または、鎖骨上下のリンパ節に転移がある。 |
| Ⅳ期 | 別の臓器に転移がある状態(転移しやすい臓器:骨・肺・肝臓・脳など) |
乳がんのサブタイプ
乳がんはホルモン感受性、HER2過剰発現、悪性度によってサブタイプに分類します。
| サブタイプ分類 | ホルモン感受性 | HER2 | Ki67 | 推奨される治療法 |
|---|---|---|---|---|
| ルミナルAタイプ | 陽性 | 陰性 | 低 | 内分泌療法 |
| ルミナルBタイプ | 陽性 | 陰性 | 高 | 化学療法、内分泌療法 |
| ルミナル-HER2タイプ | 陽性 | 陽性 | 低~高 | 化学療法+抗HER2療法、内分泌療法 |
| HER2タイプ | 陰性 | 陽性 | 低~高 | 化学療法+抗HER2療法 |
| トリプルネガティブタイプ | 陰性 | 陰性 | 低~高 | 化学療法 |
- ホルモン感受性;乳がんに存在するエストロゲン受容体(ER)、プロゲステロン受容体(PgR)の程度。ER、PgRの発現が高いほどホルモン感受性が高く、女性ホルモンの影響を受けやすい。(女性ホルモンで腫瘍が増殖する)。ホルモン感受性乳がんは内分泌療法(ホルモン療法)の適応となります。
- HER2(ヒト上皮増殖因子レセプター2、ハーツー);HER2陽性乳がんは悪性度が高いのですがハーセプチンなどの分子標的薬(抗HER2療法)の適応となります。
- Ki67;腫瘍の増殖能を表します。高いほど腫瘍が増殖するスピードが速いことを示します。(悪性度が高い)
- トリプルネガティブ乳がん;ER、PgR、HER2の3つが陰性の乳がん。
サブタイプ別割合
サブタイプ別の乳がん患者さまの割合をお示しします。(Iwase H,et al. Breast Cancer 2010;17.118-124)
サブタイプ別の治療
乳がんの治療はサブタイプ別に治療方法を選択します。
- ルミナルタイプ
- ホルモン感受性(+)、HER2過剰発現(+)
- ルミナルAタイプ
- ルミナルタイプの中で悪性度が低いタイプ→内分泌療法
- ルミナルBタイプ
- ルミナルタイプの中で悪性度が高いタイプ→化学療法、内分泌療法
- ルミナル-HER2タイプ
- 化学療法+抗HER2療法、内分泌療法
- HER2タイプ
- 化学療法+抗HER2療法
- トリプルネガティブタイプ
- 化学療法
手術療法
乳房部分切除術
最も多く行われる術式で乳がんから少し距離をとって乳がんを切除する術式で乳頭を温存します。3cm以下の乳がんが適応となります。術前化学療法後、乳がんが縮小してから部分切除を行うこともあります。
術後温存乳房に放射線治療を行います。
乳房全摘術
胸筋(大胸筋・小胸筋)を温存して乳房を全摘する術式です。3cmを超える乳がんや複数個の乳がんの場合などが適応となります。
腋窩リンパ節転移の程度によっては乳房全摘後の胸壁に放射線治療を行う場合があります。
乳頭乳輪温存乳房全摘術
乳房再建を行う場合などに選択する術式です。乳頭乳輪を温存し皮膚を多く残して、インプラント留置や広背筋などで乳房再建を行います。
乳房再建←(詳細はこちら)
センチネルリンパ節生検
術前の画像診断で腋窩リンパ節転移が認められない場合に選択する術式です。術中に腋窩リンパ節を1~2・3個程度摘出し術中迅速病理診断でリンパ節転移の有無を検索します。術中リンパ節転移が判明した場合は腋窩リンパ節郭清を行います。リンパ節転移がなければそれで終了します。
腋窩リンパ節郭清
術前の画像診断で腋窩リンパ節転移が認められる場合やセンチネルリンパ節生検で術中リンパ節転移が判明した場合は腋窩リンパ節郭清を行います。
当院の原発乳がん手術術式と件数
| 術式 | 2019年 | 2020年 | 2021年 | 2022年 | 2023年 | 2024年 |
|---|---|---|---|---|---|---|
| 乳房部分切除+センチネル生検 | 100 | 97 | 60 | 80 | 77 | 73 |
| 乳房部分切除+腋窩リンパ節郭清 | 12 | 11 | 12 | 26 | 10 | 11 |
| 乳房全摘+センチネル生検 | 8 | 20 | 25 | 22 | 19 | 13 |
| 乳房全摘+腋窩リンパ節郭清 | 30 | 8 | 6 | 14 | 11 | 12 |
| 乳房再建 | 5 | 4 | 0 | 2 | 7 | 15 |
| 合計 | 150 | 136 | 103 | 142 | 117 | 129 |
放射線療法
乳房部分切除後の温存乳房や、乳房全摘術後でも再発の可能性が高いと判断した場合は放射線治療を行います。また、再発した部分に放射線治療を行うこともあります
化学療法
化学療法は乳がんの術前に行う術前化学療法、乳がん術後再発予防目的に行う術後補助化学療法と進行再発乳がんに対する化学療法があります。
術後補助化学療法
術後補助化学療法に使用する抗がん剤(乳がんのサブタイプで抗がん剤投与を検討します。)
A:アンスラサイクリン、E:エピルビシン、C:シクロフォスファミド、F:5-FU
タキサン系抗がん剤 P:パクリタキセル、D:ドセタキセル
組み合わせで使用します。AC、EC、FECなどの抗がん剤に続いてタキサン系抗がん剤を投与します。
術後補助化学療法に使用する分子標的薬(抗HER2療法)
トラスツズマブ(ハーセプチン)、ペルスツズマブ(パージェタ)、トラスツズマブエムタンジン(パージェタ)
術前化学療法
サブタイプでルミナルHER2タイプ、HER2タイプ、トリプルネガティブタイプや、腫瘍径が大きなルミナルBタイプには術前化学療法を考慮します。
進行再発乳がんに対する化学療法
進行再発乳がんに使用する抗がん剤は上述のA:アンスラサイクリン、E:エピルビシン、C:シクロフォスファミド、F:5-FU、タキサン系抗がん剤(P:パクリタキセル、D:ドセタキセル)に加え、パクリタキセル(P)+ベバシズマブ(アバスチン)、エリブリン(ハラベン)、ゲムシタビン(ジェムザール)、ビノレルビン(ナベルビン)、経口抗がん剤カペシタビン(ゼローダ)、 S-1(TS-1)などを状況に合わせて使用します。
抗がん剤の副作用:薬剤により異なりますが、骨髄抑制(好中球減少)、嘔気・食欲低下、脱毛、倦怠感、口内炎、末梢神経障害、出血性膀胱炎などがあります。
進行再発乳がんに対する抗HER2療法
トラスツズマブ(ハーセプチン)、ペルスツズマブ(パージェタ)、トラスツズマブエムタンジン(パージェタ)に加えトラスツズマブデルクステカン(エンハーツ)、ラパチニブ(タイケルブ)などを状況に合わせて使用します。
抗HER2療法の副作用:薬剤により異なりますが、併用する抗がん剤の副作用に加え心臓への影響(心機能低下)が認められる場合があります。
進行再発トリプルネガティブ乳癌に対する免疫チェックポイント阻害薬
免疫療法とは、がん免疫を強化してがん細胞の増殖を抑制する治療法です。がん細胞はがん免疫にブレーキをかける仕組みを獲得しており、免疫チェックポイント阻害薬はがん免疫にブレーキをかける仕組みを防ぎ、抗腫瘍効果を発揮します。
トリプルネガティブ乳がんの中でも、がん免疫にブレーキをかける仕組みを有しているタイプであれば、免疫チェックポイント阻害薬(アテゾリズマブやペンブロリズマブ)が抗がん剤との併用により有効性であると報告されています。
従来の抗がん剤とは異なる副作用が出現することがあり、副作用の対策はチームで対応していきます。
内分泌療法
内分泌感受性乳がん(ルミナルタイプ、ルミナル-HER2タイプ)が適応となります。
術後補助内分泌療法
閉経前:タモキシフェン LH-RHアゴニスト(リュープロレリン、ゴセレリンなど)
閉経後:アナストロゾール、レトロゾール、エキセメスタン
乳がんの程度を考慮し5年~10年間の内分泌療法を行います。
- 内分泌療法の副作用
-
内分泌療法の副作用として女性ホルモンを抑制するためホットフラッシュや手のこわばり、関節のいたみなどの症状が認められる場合があります。またタモキシフェンは内服期間が長くなると子宮への影響が出現し、子宮内膜増殖症、子宮ポリープ、子宮体がんの発症
リスクを伴うことから子宮がん検診をうけていただくことをお勧めします。
また、閉経後に内服するアナストロゾール、レトロゾール、エキセメスタンの内服により骨密度の低下が認められる場合があります。
定期的な骨密度測定をおこない、骨密度低下に対し治療が必要となる場合があります。
ホルモン陽性再発乳がんに対する内分泌療法
ホルモン陽性乳がんが再発した場合の治療は経口分子標的治療薬と内分泌療法薬の併用療法やフルベストラント(フェソロデックス)を考慮します。
- 経口分子標的治療薬
-
- パルボシクリブ(イブランス)
-
サイクリン依存性キナーゼであるCDK4およびCDK6(CDK4/6)を特異的に阻害することでがん細胞が増殖することを制御する経口分子標的治療薬でレトロゾールなどの内分泌療法薬との併用治療です。
主な副作用として骨髄抑制などがあげられます。
-
- アベマシクリブ(ベージニオ)
-
サイクリン依存性キナーゼであるCDK4およびCDK6(CDK4/6)を特異的に阻害することでがん細胞が増殖することを制御する経口分子標的治療薬でレトロゾールなどの内分泌療法薬との併用治療です。
主な副作用として下痢などがあげられます。
-
- エベロリムス(アフィニトール)
- 細胞周期に関わるたんぱく質の合成調節に関与するmTORの働きを抑え抗腫瘍効果を示します。
エキセメスタンなどの内分泌療法薬との併用治療です。
主な副作用として口内炎などがあげられます。
-
- フルベストラント(フェソロデックス)
- フルベストラントは選択的エストロゲン受容体抑制薬(SERD)に分類される治療薬で投与様式は両側臀部(中臀筋)への筋肉注射です。副作用(肝機能障害など)も少なく有効性も証明されています。
認定施設
- 日本外科学会認定医修練施設
- 日本超音波医学会認定超音波専門医制度研修施設
- 日本乳癌学会研修施設
- 日本乳房オンコプラスティックサージャリー学会認定
- 乳房再建用エキスパンダー/インプラント実施施設
スタッフ体制
| 医師名 | 役職 | 専門 | 資格 |
|---|---|---|---|
|
|
| |
|
| ||
|
患者さまへ
当院は大阪府かん診療拠点病院として、がん患者さまにより寄り添い、患者さまが安心して治療を受けていただけるように充実した医療の提供に心がけています。患者さま、ご家族様のサポートには医師・看護師・薬剤師をはじめとしたくさんのスタッフがチームで対応させていただきます。心配なこと、相談したいことなどがございましたら、当院1階のがん相談支援センターにお気軽にご相談ください。